Douleurs neuropathiques : identifier les patients pouvant bénéficier de la stimulation magnétique transcrânienne
20 millions de Français souffrent de douleurs chroniques. Celles-ci se caractérisent par la persistance de sensations désagréables associées, ou ressemblant, à celles liées à une lésion tissulaire réelle ou potentielle. Difficiles à diagnostiquer avec précision, les douleurs chroniques peuvent toutefois être traitées efficacement. Une prise en charge pluridisciplinaire et pluriprofessionnelle est parfois nécessaire. Des structures spécialisées douleur chronique peuvent également être sollicitées, sur prescription médicale.
La douleur représente un réel enjeu de santé publique. En France, l'Inserm estime qu’elle serait à l'origine de deux tiers des consultations médicales.
Selon l’Académie nationale de médecine, 20 millions de Français, soit 30 % de la population adulte, souffrent de douleurs dites « chroniques » c'est-à-dire persistantes au-delà de 3 mois, répondant mal aux traitements et affectant grandement la qualité de vie du patient, personnelle comme professionnelle.
La survenue de ces douleurs chroniques augmente avec l'âge, avec une prédominance féminine.
Phénomène complexe qui peut s'installer dans la durée, la douleur est définie par l'association internationale pour l'étude de la douleur (IASP) comme « une expérience sensorielle et émotionnelle désagréable associée, ou ressemblant, à celle liée à une lésion tissulaire réelle ou potentielle ».
De fait, il n'existe pas une mais des douleurs, avec des caractéristiques très diverses. Elles font aujourd'hui l'objet de nombreuses recherches pour tenter de mieux en comprendre les mécanismes et surtout d'améliorer leur prise en charge.
Les douleurs sont classifiées selon leur nature et leur durée, même s’il existe des porosités entre chaque catégorie et que les patients présentent parfois des tableaux cliniques complexes. Trois types de douleurs existent.
Les douleurs nociceptives sont liées à la stimulation des nocicepteurs. Ces récepteurs sont activés par un coup, une inflammation articulaire ou une chaleur excessive par exemple. L'information saisie par les nocicepteurs est conduite jusqu'au cerveau par des voies nerveuses spécifiques et interprétée par celui-ci au niveau du cortex cérébral notamment.
Ces douleurs sont liées à des atteintes des fibres nerveuses ou du système nerveux central. Ce sont par exemple les douleurs qui surviennent lors d'un zona (infection due à la réactivation du virus de la varicelle, caractérisée notamment par une éruption cutanée et des douleurs neuropathiques plus ou moins intenses), d'un diabète ou à la suite d'une amputation.
Ce sont des sensations parfois proches d'une douleur neuropathique mais souvent généralisées à tout le corps et sans atteinte des fibres nerveuses. Elles seraient plutôt dues un dysfonctionnement du système de détection et de contrôle de la douleur lui-même conduisant à une exagération du message nerveux et / ou à une surinterprétation de ce message par le cerveau. C'est par exemple le cas de la fibromyalgie, une affection chronique caractérisée par des douleurs diffuses et persistantes et une sensibilité à la pression, souvent associées à une fatigue intense et à des troubles du sommeil.
La douleur aiguë joue un rôle d’alarme. Elle permet de protéger l’organisme d’un danger potentiel par un stimulus mécanique, chimique ou thermique. Lorsqu’ils sont stimulés, les récepteurs sensoriels situés à la surface de la peau, des muscles, des os, etc., encore appelés nocicepteurs, transmettent l’information douloureuse via les fibres nerveuses, la moëlle épinière et jusqu’au cerveau. Un arc réflexe au niveau de la moëlle épinière permet néanmoins à l’organisme de réagir très rapidement, avant même que l’information ne soit identifiée comme douloureuse, au niveau cérébral.
Il existe également des douleurs liées aux soins, encore appelées douleurs procédurales. Elles doivent être identifiées en amont, afin de mettre en place le protocole de prévention le plus adapté.
Quel que soit le type de douleur, lorsqu'elle perdure au-delà de trois mois, on parle de douleur chronique : la sensation n'est plus un signal d'alerte mais une maladie à part entière. C'est le cas de certaines douleurs musculo-squelettiques ou articulaires, de la migraine ou de certaines douleurs neuropathiques. Les plus fréquentes sont les céphalées (dont la migraine), les lombalgies et lomboradiculalgies, les douleurs neuropathiques, arthrosiques et musculo-squelettiques.
Différents mécanismes peuvent expliquer ces sensations persistantes. Au niveau périphérique, il peut exister un abaissement du seuil de sensibilité des nocicepteurs qui sur - réagissent aux stimuli. Dans la moëlle épinière, on peut observer une amplification du message douloureux, on parle de sensibilisation, associée à une perte d'efficacité de certains mécanismes qui normalement inhibent ce message.
Enfin, depuis une dizaine d'années et le boom des recherches en imagerie médicale, on sait que la douleur chronique implique aussi des modifications structurelles et fonctionnelles au niveau du cerveau, dans les zones qui traitent l'information douloureuse. Tous ces mécanismes ne sont pas engagés de la même façon selon chaque patient et de nombreux facteurs influent sur le risque de chronicisation d'une douleur.
Différentes pathologies associées à des douleurs chroniques importantes, telles la fibromyalgie ou l’endométriose, sont aujourd’hui reconnues.
Avec l’âge, le risque de souffrir de douleurs chroniques augmente. Les femmes sont également davantage concernées, de même que les personnes en surpoids, sédentaires, ou exerçant des métiers « physiques ».
Les facteurs de risque de développer une douleur chronique sont nombreux et peuvent être interconnectés. Ils sont d’ordre génétique, biologique (lié aux antécédents médico - chirurgicaux notamment) et psycho - social. Ainsi, certaines pathologies sont associées à des douleurs chroniques, tels la fibromyalgie, l’endométriose, le cancer, l’arthrose, la neuropathie diabétique, etc.. En outre, le traitement insuffisant d’une douleur aiguë peut favoriser sa chronicisation. Ainsi, les personnes isolées ou précaires, ayant un accès limité aux soins, ont un risque accru de persistance de leurs douleurs. Parmi les facteurs psychologiques, l’anxiété ou la dépression sont aussi associés à un risque accru de douleur chronique, notamment après un acte chirurgical.
Il existe aussi des facteurs de « renforcement » de la douleur »: la souffrance morale, une situation socio - financière dégradée, sources de stress, peuvent constituer des conditions favorables au développement ou à l’amplification de la douleur ressentie. Ainsi, l’empathie des proches et des professionnels de santé ainsi que la reconnaissance de la souffrance permettent de soulager la douleur.
Aucun examen n’est spécifique au diagnostic de la douleur chronique. Ni l’imagerie ni les analyses biologiques ne peuvent révéler la présence d’une douleur chronique. Seule la parole du patient permet le diagnostic et l’orientation du patient vers la prise en charge la plus adaptée. Recevant directement la plainte du patient, les soignants (médecin traitant, pharmacien, infirmier, etc.) sont donc les premiers à pouvoir l’évaluer. Il est donc essentiel que le patient se sente parfaitement libre de parler de sa douleur, de bien exprimer son ressenti. Les mots restent néanmoins souvent difficiles à interpréter. Le soignant pourra donc proposer l’utilisation d’une échelle numérique (0 en l’absence de douleur, jusqu’à 10 représentant la pire douleur imaginable). Pour les douleurs neuropathiques, le questionnaire DN4 et l’échelle NPSI (neuropathy pain symptom inventory) peuvent être employés afin d’établir le diagnostic et évaluer l’intensité de la douleur respectivement.
Afin de proposer une prise en charge adaptée, le soignant procèdera à un bilan complet, incluant l’historique médical du patient, la localisation de la douleur et sa description, ainsi que les traitements médicamenteux déjà employés. Plusieurs consultations peuvent être nécessaires pour comprendre précisément la douleur. Si besoin, le médecin pourra orienter le patient vers un spécialiste, en fonction du type de douleur, pour rechercher la cause et / ou proposer les solutions les plus pertinentes. Selon les cas, le médecin traitant peut aussi solliciter d’autres professionnels : assistante sociale, psychologue, médecin du travail, professionnel de l’activité physique adaptée afin d’améliorer la qualité de vie du patient, pouvant être à l’origine de l’exacerbation des douleurs.
Dans certains cas, le patient pourra être orienté vers une structure spécialisée douleur chronique. Ces centres spécialisés dans la prise en charge de la douleur sont labellisés par les Agences régionales de santé et généralement hébergés en établissements de santé. Deux formes existent : des « consultations » assurant une prise en charge pluriprofessionnelle (médecin, infirmier, psychologue) et des « centres » proposant une prise en charge pluridisciplinaire (impliquant différentes spécialités médicales : neurologue, psychiatre, orthopédiste, etc.) et disposant de lits d’hospitalisation. Ces centres ne sont accessibles que sur prescription médicale et les places restent limitées.
Suivant son origine, la douleur ne sera pas traitée de la même manière. Ainsi, le praticien n'aura pas recours aux mêmes modalités de prise en charge de la douleur suivant qu’elle sera chronique, post-opératoire, liée aux soins, ou s’il s’agit d’une migraine. Chacun de ces cas fait l'objet de recommandations de bonnes pratiques.
Contre les douleurs nociceptives ou d’origine inflammatoire, il existe différentes classes pharmacologiques qui agissent sur les formes aiguës et chroniques. Ce sont les antalgiques dits « conventionnels », qui vont des plus légers comme le paracétamol ou certains anti - inflammatoires non stéroïdiens, jusqu'aux opioïdes plus ou moins puissants. S’ils sont efficaces contre la douleur, ces traitements présentent néanmoins des effets secondaires : troubles gastriques et rénaux, tolérance et dépendance s’ils sont utilisés de façon prolongée.
Les médecins peuvent également avoir recours à d’autres molécules ayant un effet antalgique sans que cela soit leur première vocation. Par exemple, une prescription d’antidépresseurs ou d’anti - épileptiques peut également être faite dans le cadre des douleurs neuropathiques chroniques : ils ont une action réelle sur les mécanismes de ces douleurs, mais ne sont malheureusement efficaces que chez un patient sur deux.
Il existe des traitements pharmacologiques locaux contre la douleur chronique. On peut par exemple citer les emplâtres de lidocaïne (un anesthésiant local) ou encore les patchs de capsaïcine. On peut aussi pratiquer des injections de toxine botulique pour agir sur certaines douleurs neuropathiques localisées, avec là aussi un effet sur plusieurs mois.
Il existe par ailleurs des techniques non médicamenteuses pour la prise en charge de certaines douleurs réfractaires.
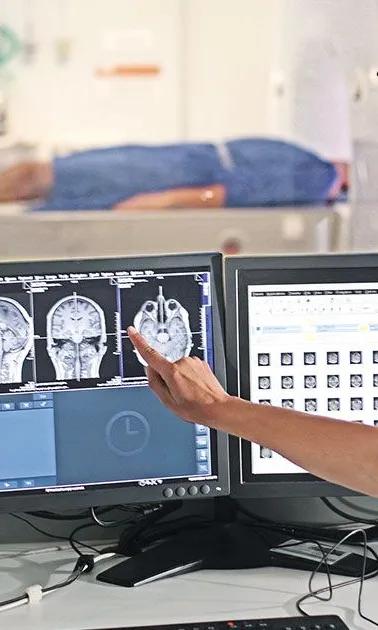
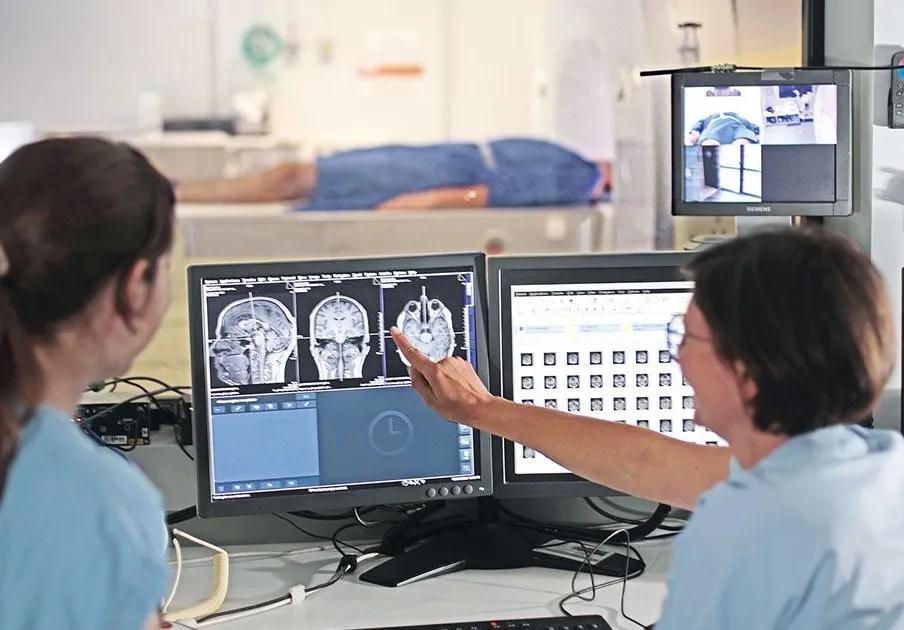
D'autres stratégies sont très prometteuses comme la stimulation magnétique transcrânienne répétitive, qui a fait l'objet de plusieurs études récentes. En pratique, l’application d’un puissant courant magnétique sur le cuir chevelu en regard d'une zone cérébrale très précise permet d’en modifier l’activité électrique et ainsi d’améliorer le fonctionnement des aires cérébrales impliquées dans le contrôle de la douleur.
Plusieurs solutions non médicamenteuses ont démontré un effet antalgique. Chez certains patients, l’activité physique adaptée, la thérapie cognitivo - comportementale, l’acupuncture, la relaxation, ou la musicothérapie peuvent permettre de réduire les prises médicamenteuses. La HAS recommande par exemple la prescription d‘activité physique adaptée en première intention, pour les personnes souffrant de fibromyalgie.
Une expérimentation de l’usage de cannabis thérapeutique est en cours depuis 2021 (et jusqu’à fin 2026), pour traiter les douleurs neuropathiques réfractaires aux thérapies accessibles, chez des patients souffrant de maladies graves. L’intérêt de cette option thérapeutique est en cours d’évaluation. A noter qu’aucun nouveau patient ne peut être inclus dans cette expérimentation, depuis le 27 mars 2024.
La recherche en matière de douleur est particulièrement active, et a progressé au cours des dernières années. Par exemple, on sait aujourd’hui que des variations génétiques expliquent la différence de réponse d’un patient à l’autre pour un même analgésique, ou encore l’apparition d’effets indésirables.
Les scientifiques ont en outre identifié de nouveaux acteurs de la douleur, des molécules et des cellules, voire même des mécanismes innovants permettant de circonscrire l’action des antalgiques et ainsi limiter leurs effets secondaires. Ils ont fait progresser l’imagerie cérébrale pour visualiser et même quantifier cette douleur. L’IRM fonctionnelle a par exemple permis la visualisation des structures cérébrales impliquées dans la douleur et leur lien avec les émotions. Ces préalables sont indispensables pour mettre au point de nouvelles modalités de prise en charge médicamenteuse de la douleur.
Les scientifiques travaillent aussi activement au développement de la neuromodulation transcrânienne pour traiter les douleurs sévères. Ces techniques sont prometteuses pour traiter les douleurs neuropathiques. L’approche magnétique permettrait en outre d’éviter l’implantation d’électrodes au niveau du cerveau. Mais de nombreuses étapes restent encore à franchir.
Enfin, on connaît aujourd’hui de mieux en mieux les différents types de douleurs. Chacune est transmise par des voies nerveuses distinctes dans l’organisme. En 2021, le prix Nobel de médecine a récompensé la découverte des canaux TRP et PIEZO impliqués respectivement dans les nocicepteurs thermiques et mécaniques. Il reste aujourd’hui à améliorer la prise en charge des douleurs chroniques et inflammatoires dont les mécanismes font l’objet de recherches intenses par les équipes.
Newsletter
Restez informé(e) !
Abonnez-vous pour recevoir les actualités et communications de la FRM, les projets et découvertes sur toutes les maladies…
Avec la FRM, votre don est un espoir de guérison
Soutenez les projets de recherche les plus prometteurs.
Douleurs neuropathiques : identifier les patients pouvant bénéficier de la stimulation magnétique transcrânienne


Douleur chronique inflammatoire : une nouvelle cible thérapeutique identifiée


Douleur : une molécule photosensible prometteuse


Maladies neurologiques et psychiatriques
