Microbiote : l’influence des additifs alimentaires pendant la grossesse
23 avril 2026


Le manque de greffons cardiaques constitue un véritable écueil pour la prise en charge des patients atteints d'insuffisance cardiaque à un stade avancé. Le projet Inovagraft a pour but de prolonger le temps de survie d'un cœur humain en dehors du corps. Ce dispositif pourrait faciliter le transport des greffons sur de longues distances, et augmenter ainsi le nombre de greffes cardiaques réalisables chaque année.
Alors que le nombre de greffes cardiaques réalisées en France est relativement stable (autour de 450 par an), le nombre de personnes inscrites sur liste d'attente ne cesse d'augmenter. Il avoisine actuellement 1 200 patients. Plusieurs pistes sont étudiées par les chercheurs pour faire face à cette pénurie de greffons : le développement d'un cœur artificiel ou encore l'augmentation du nombre de donneurs potentiels, en allant chercher des greffons sur de plus grandes distances.
L'un des facteurs limitant qui explique cette pénurie est en effet la durée de survie d'un cœur hors du corps : aujourd'hui, elle n'excède pas 4 à 6 heures.
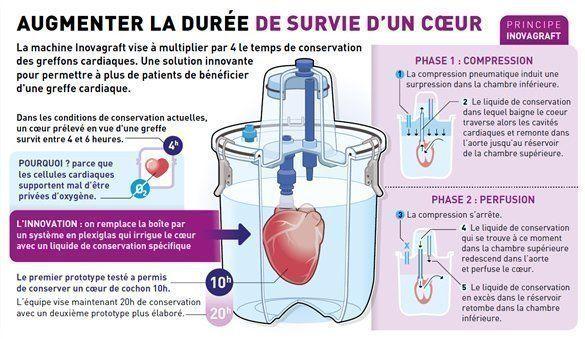
Actuellement, un cœur prélevé en vue d'une greffe est conservé dans un container en plastique contenant un liquide physiologique « amélioré » (liquide dont la concentration en ions est similaire à celle du sang, et qui contient en plus quelques nutriments). Le tout est entreposé dans de la glace. Cependant, même à basse température, les cellules cardiaques supportent mal d'être privées d'oxygène.
René Ferrera et ses collègues du laboratoire CarMeN, ont développé un dispositif qui assure une survie optimale au greffon, facilitant son transport sur de plus grandes distances. Le but de cette machine appelée Inovagraft est de multiplier par 4 le temps de conservation des greffons cardiaques.
Le container de transport est remplacé par un système en plastique transparent et l'organe est perfusé. Un moteur permet de mettre en mouvement un liquide qui rentre par l'aorte et irrigue ainsi tout le tissu cardiaque. Il ne s'agit pas simplement de remplir les oreillettes et les ventricules du cœur mais bien d'atteindre les cellules cardiaques elles-mêmes pour leur apporter de quoi prolonger leur survie.
Le liquide en question est un mélange qui contient une quinzaine de composants. Certains sont des nutriments, d'autres luttent contre d'éventuels dégâts liés à l'ischémie, c'est-à-dire les lésions liées au manque d'oxygène, et notamment le risque d'œdème.
Un premier prototype a été testé avec des cœurs de cochons, dont la taille et les besoins métaboliques sont très proches d'un cœur humain. « Les essais ont montré qu'un cœur conservé 10 heures dans notre machine possède des propriétés tout à fait comparables à celles d'un cœur conservé 3 heures en simple immersion, résume René Ferrera. Nous visons maintenant 20 heures de conservation, ce qui permettrait de faire voyager un cœur d'un continent à l'autre ! ».
Un deuxième prototype va être testé : il renfermera des capteurs permettant de mesurer en temps réel la concentration, dans le liquide, de certaines molécules produites par les cellules musculaires lorsqu'elles souffrent. Cette machine sera aussi « imagerie-compatible » : le cœur ainsi conservé pourra passer à l'IRM, au scanner ou même à l'échographie afin que les cardiologues puissent évaluer son état. Les équipes de recherche pourraient ainsi utiliser cette machine pour estimer les possibilités de transplantation à partir de cœurs « arrêtés », prélevées chez des personnes décédées d'un arrêt cardiaque. Pour l'instant, cette modalité n'est pas utilisée en France.
« Depuis que l'on greffe des organes, ceux-ci ont toujours été conservés dans de la glace, entre 0 et 4°C, car c'est simple à mettre en œuvre, rappelle René Ferrera. Mais la température idéale pourrait plutôt se situer entre 10 et 12°C. »
Grâce à ce deuxième prototype qui sera équipé d'un thermostat, les chercheurs comptent bien identifier la température optimale de conservation. Par ailleurs, un accord a été passé avec une entreprise de biotechnologies bretonne, Hemarina, qui met au point un sang artificiel à partir d'hémoglobine de vers marins. « L'objectif est de trouver un moyen d'apporter efficacement de l'oxygène aux cellules cardiaques pendant le transport du greffon. »
Article réalisé avec l'aide de René Ferrera, Ingénieur de recherche, responsable de la thématique « Ischémie froide, cardioprotection et transplantation » au laboratoire CarMeN Lyon (Inserm, Inra, Université Lyon 1, Insa).
Le projet Inovagraft a reçu le prix Inserm de l'Innovation en 2015 et le prix Victor et Erminia Mescle de la Fondation pour la Recherche Médicale en 2017.
Newsletter
S'abonner à la newsletter
Abonnez-vous pour recevoir les actualités et communications de la FRM, les projets et découvertes sur toutes les maladies…